Buenos días a todos, espero que hayáis desayunado fuertecito porque hoy venimos con ganas. Hablaremos de los procesos respiratorios bronquiales, que son uno de los motivos de consulta más frecuentes en las urgencias de pediatría (sobre todo en invierno). Se ven niños de muchos tipos con síntomas diferentes y varios niveles de gravedad, pero algo tienen en común: casi todos llegan con padres que tienen muchas dudas acerca de la patología de sus hijos. Algunas de las frases estrella son:
"Ha tenido cinco o seis bronquiolitis ya".
"Tiene muchas bronquitis, yo creo que es alergia".
"Le estamos poniendo el inhalador cada ocho horas".
"No le hemos puesto medicación hoy para que veas cómo está" (y el niño medio ahogado).
¿Os suenan algunas? Aquí no estamos para culpabilizar a nadie. Si tantos padres compartís esta serie de ideas es probablemente porque los pediatras no hemos sabido explicaros bien en qué consiste el problema de vuestros hijos, o quizá sí lo hemos hecho pero la comunicación no ha sido efectiva. Nunca tengáis miedo a preguntar lo que no habéis comprendido, los médicos estamos ahí para responderos.
¿Qué es el broncoespasmo o espasmo bronquial?
Primero tenéis que saber qué son los bronquios: son los conductos que hay dentro de los pulmones por los que pasa el aire que respiramos. Hay bronquios principales (más gruesos), bronquios secundarios (más finos) y bronquiolos (la parte distal, los más estrechos de todos).
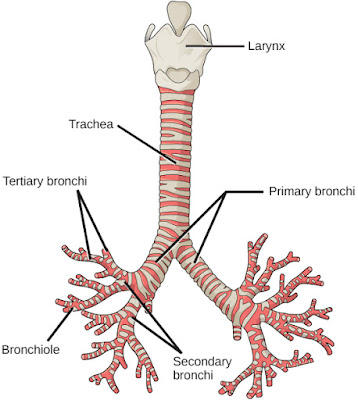 |
| Después de la tráquea vienen los bronquios principales (primary bronchi), bronquios secundarios (secondary bronchi) y por último los bronquiolos (bronchiole). Fuente: Wikimedia commons. |
El broncoespasmo es, como su nombre indica, un estrechamiento de los bronquios. Como podéis ver en la figura, la pared del árbol bronquial está recubierta de musculatura (representada de color rosa). Cuando estos músculos se contraen por cualquier motivo, el bronquio se estrecha. Como resultado, el paciente tendrá problema para que el aire entre y salga con normalidad y aparecerán los signos de dificultad respiratoria: taquipnea (respirar más rápido), esfuerzo (se le marcan las costillas) e incluso aleteo de la nariz o habla entrecortada.
Este broncoespasmo puede venir dado por varias causas: infecciones, alergias, irritación por la inhalación de ciertas sustancias (como el humo)... La solución es administrar broncodilatadores, unos fármacos inhalados que contrarrestan ese estrechamiento de los músculos y permiten abrir los bronquios otra vez. Os recomiendo que leáis la entrada de hace un mes sobre los broncodilatadores y su forma de administrarlos.
¿Qué es el asma?
Una enfermedad que se caracteriza por broncoespasmos de repetición. Para diagnosticar a un paciente de asma técnicamente necesitamos que haga unas pruebas respiratorias (espirometría). De este modo podemos constatar en la consulta que tiene un espasmo de los bronquios y que ese espasmo es reversible con la medicación.
Los niños pequeños, que no saben todavía hacer estas pruebas, son diagnosticados a veces de asma infantil. Esta entidad se basa en criterios clínicos: broncoespasmos de repetición que mejoran con los broncodilatadores. A veces el asma se relaciona con alergias respiratorias: en presencia de determinados desencadenantes (polvo, pólenes, pelo de animales...) los pacientes sufren espasmo bronquial. Estos pacientes se beneficiarán de un tratamiento para la alergia, pero no todos los asmáticos son alérgicos y por lo tanto no a todos los asmáticos se les puede vacunar.
El asma infantil no siempre se convierte en asma del adulto. Hay niños que tienen broncoespasmos los primeros 3-4 años de vida y luego mejoran. No obstante, hay ciertos factores que hacen que los niños tengan más predisposición a que su asma persista en la edad adulta: padecer dermatitis atópica, tener alergias o tener familiares de primer grado con asma o alergia, entre otros.
¿Qué es la bronquiolitis?
Es el nombre que recibe la primera crisis en un niño menor de 2 años. Por lo tanto, por definición, cada niño solo puede tener un único episodio de bronquiolitis en su vida. Los sucesivos serán broncoespasmos, crisis asmáticas o cualquier otra cosa, pero NO bronquiolitis.
Tiene un nombre distinto porque el mecanismo no es exactamente igual: la bronquiolitis no consiste en un estrechamiento de los bronquios, sino en una ocupación de los mismos por mucosidad. Muchas veces digo a los padres para que me entiendan que es "como un catarro, con la mucosa inflamada y mocos, pero en el pecho en vez de en la nariz". Este moco no está infectado, y por tanto no se trata con antibióticos como sí haríamos en una neumonía. Tampoco hay espasmo bronquial porque los niños pequeños no tienen musculatura en la pared de los bronquios, así que tampoco hay mejoría con los inhaladores.
Entonces, ¿cómo se trata la bronquiolitis? Con medidas de soporte: los lavados nasales con suero ayudan a que los niños estén más cómodos porque limpia la mucosidad de la vía alta. Si lo necesitan, habrá que administrar oxígeno. Si no son capaces de respirar bien por sí mismos, habrá que ponerles dispositivos de ventilación. Pero no hay ningún tratamiento que cure la bronquiolitis, insisto, solo podemos intentar aliviar los síntomas hasta que la infección vírica se pase por sí sola y el niño se cure.
 |
| Este peque necesita ventilación con un dispositivo llamado CPAP nasal que le administra oxígeno a presiones más altas. |
¿Qué es la bronquitis?
Una inflamación de causa infecciosa de los bronquios que en ocasiones también afecta a la tráquea, recibiendo el nombre de traqueobronquitis o laringotraqueobronquitis (cuando está implicada además la laringe). A menudo cursa con fiebre y dolor torácico, y suele dar una tos productiva con mucosidad abundante. Los causantes principales son los virus, pero en ocasiones puede haber una sobreinfección por bacterias y en este caso sí se requerirá tratamiento antibiótico. La bronquitis no es lo mismo que el broncoespasmo, y por lo tanto en la mayoría de casos los fármacos inhalados, los broncodilatadores, no funcionarán. El tratamiento de la bronquitis es el de cualquier infección vírica: hidratación abundante, antitérmicos o analgésicos si el niño tiene dolor o fiebre alta, reposo y paciencia hasta que se resuelva sola.
Como conclusión...
- Los pediatras estamos acostumbrados a auscultar a los niños y sabemos distinguir por los sonidos respiratorios las diferentes enfermedades: en el broncoespasmo o las crisis asmáticas se oyen sibilantes (los famosos "pitos"), porque el aire está pasando por un conducto estrecho. En las bronquiolitis oímos subcrepitantes, algo parecido a un burbujeo provocado por el moco. En las bronquitis se pueden oír roncus, sonidos que genera la mucosidad de la vía superior.
- A diferencia de las neumonías, las radiografías no son de ninguna utilidad en el diagnóstico de los broncoespasmos, asma, bronquiolitis ni bronquitis. Los rayos X no sirven para ver los bronquios, y por lo tanto no nos podrán dar ninguna información en todas estas patologías. Los médicos evitamos siempre irradiar a un niño cuando la prueba no va a aportar nada; le evitamos efectos secundarios y el diagnóstico lo hacemos igualmente.
- Los niños que tienen asma o broncoespasmos de repetición se pueden beneficiar de tratamientos broncodilatadores de mantenimiento. Son inhaladores que no se dan únicamente en las crisis, sino que se mantienen durante meses (a veces años) para prevenir que los pacientes tengan espasmos de los bronquios continuamente.
Enlaces de interés:

Comentarios
Publicar un comentario